研究室紹介


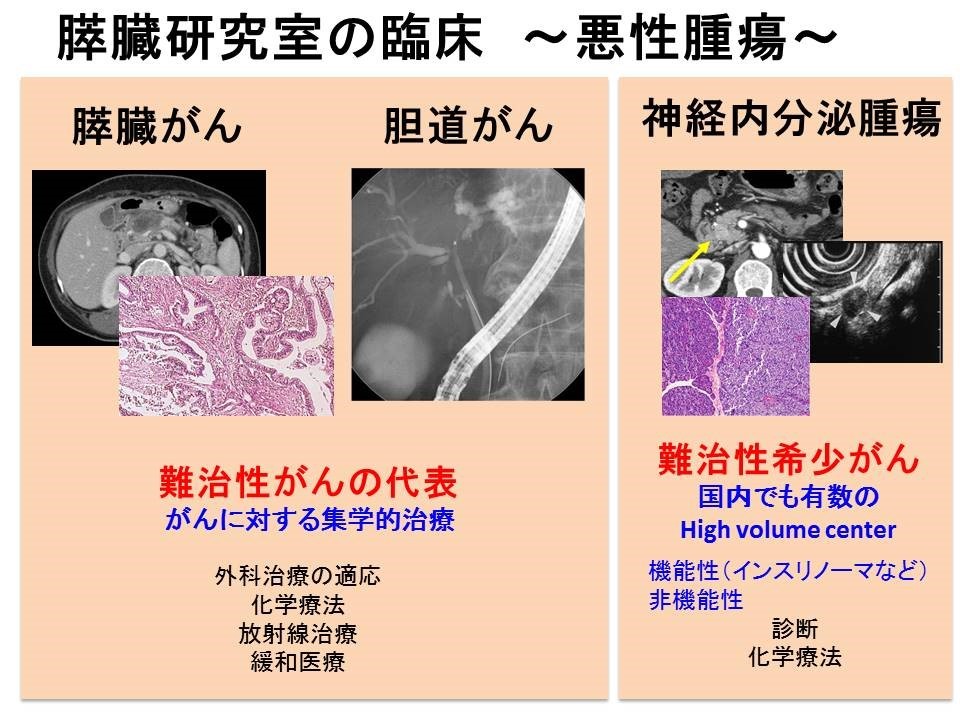
 当研究室は膵疾患の臨床・基礎研究に特化した全国的にもユニークな研究室として進歩・発展してきました。研究室開設から50年以上の歴史を有しており、現在では全ての膵疾患・胆道疾患の内科的診療を幅広く行っています。胆膵領域の悪性腫瘍である膵癌・膵神経内分泌腫瘍・胆道癌の予後は不良であり、特に膵癌は最難治の癌として広く知られています。我々は膵癌の予後改善を最重要課題として、診療・研究に取り組んでいます。診療面ではEUS、ERCPといった胆膵内視鏡を駆使した膵癌早期診断や胆道ドレナージ、外科手術も念頭に置いた最新の化学療法や緩和ケアまで全人的医療を実践しています。また、膵癌と並ぶ代表的な膵腫瘍である膵神経内分泌腫瘍に関しては全国有数の症例数を誇り、国際共同治験や全国多施設共同研究を主導しています。また、膵癌・膵神経内分泌腫瘍の克服を目標に、分子生物学的手法を用いた研究を進めています。
当研究室は膵疾患の臨床・基礎研究に特化した全国的にもユニークな研究室として進歩・発展してきました。研究室開設から50年以上の歴史を有しており、現在では全ての膵疾患・胆道疾患の内科的診療を幅広く行っています。胆膵領域の悪性腫瘍である膵癌・膵神経内分泌腫瘍・胆道癌の予後は不良であり、特に膵癌は最難治の癌として広く知られています。我々は膵癌の予後改善を最重要課題として、診療・研究に取り組んでいます。診療面ではEUS、ERCPといった胆膵内視鏡を駆使した膵癌早期診断や胆道ドレナージ、外科手術も念頭に置いた最新の化学療法や緩和ケアまで全人的医療を実践しています。また、膵癌と並ぶ代表的な膵腫瘍である膵神経内分泌腫瘍に関しては全国有数の症例数を誇り、国際共同治験や全国多施設共同研究を主導しています。また、膵癌・膵神経内分泌腫瘍の克服を目標に、分子生物学的手法を用いた研究を進めています。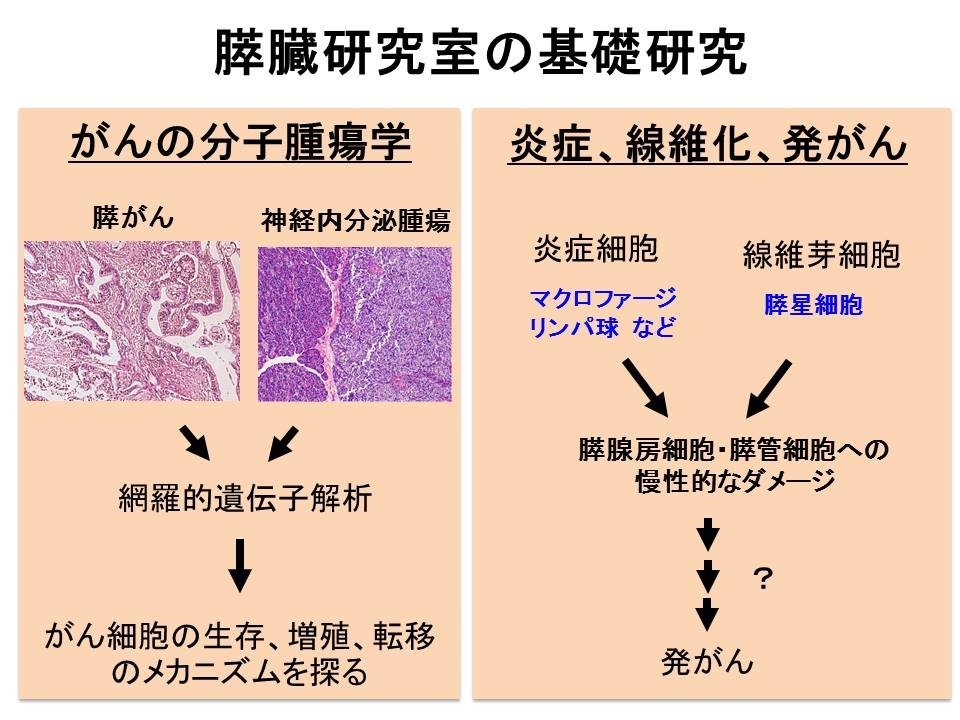
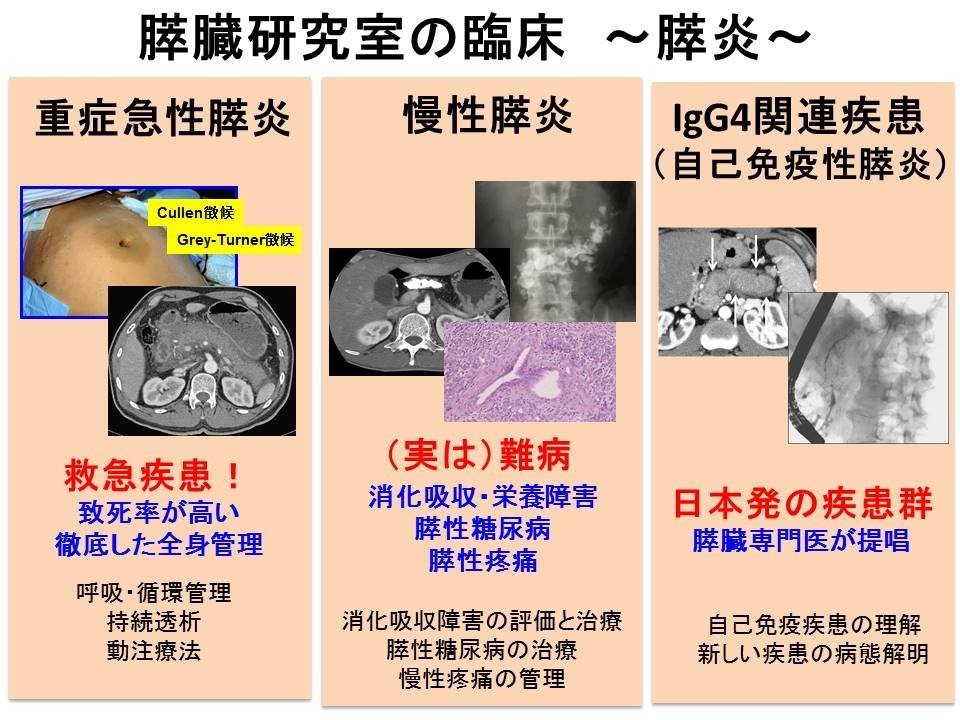
自己免疫性膵炎は、1995年に日本から世界に発信された新たな疾患概念で、高度な線維化、リンパ球やIgG4陽性形質細胞浸潤、閉塞性静脈炎などの特徴を有するlymphoplasmacytic sclerosing pancreatitis(LPSP)の病理組織像を呈します。一方、欧米では好中球上皮病変(granulocytic epithelial lesion:GEL)を特徴とするidiopathic duct-centric chronic pancreatitis(IDCP)の形態をとる病型も報告されています。LPSPを1型(type1 AIP)、IDCPを2 型(type2 AIP)とした亜分類を包括した新しい概念と国際コンセンサス診断基準(International Consensus Diagnostic Criteria:ICDC)が提唱され、2011年に診断基準が改定されました。
自己免疫性膵炎では、膵病変だけでなく膵外病変にもステロイドが著効する一方で、40%に再燃を認め、維持療法が重要です。また、IgG4陽性形質細胞浸潤が硬化性胆管炎,後腹膜および縦隔の線維症,肺,肝,乳腺の炎症性偽腫瘍,キュットナー腫瘍(Küttner tumor),間質性腎炎,下垂体炎およびミクリッツ病(Mikulicz’s disease)などでも認められることから全身のIgG4関連疾患(IgG4-related disease)として各領域の専門家と連携を取りながら、病態解明に取り組んでいます。
